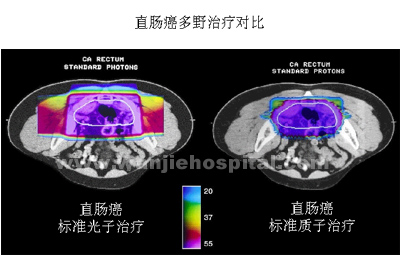
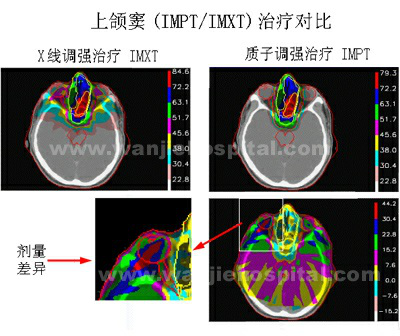
|
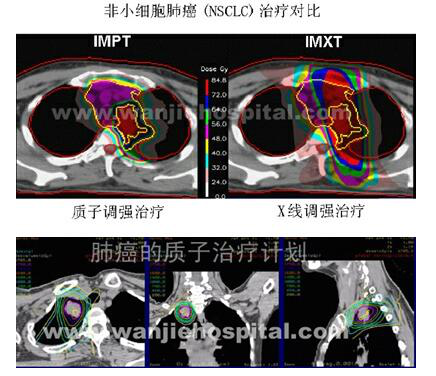
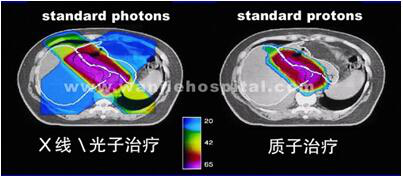
质子治疗的效果时间:2018-07-02 ♦ 肺癌质子治疗 肺癌首选治疗手段是手术治疗,但由于种种原因,相当一部分患者不能手术治疗,而选择放射治疗。 放射治疗技术今年来发展很快,已经从常规放射治疗,立体定向适形放射治疗发展到调强放射治疗,局部控制率、生存率有所提高。但是,由于光子射线固有的物理特性,故局部治疗剂量难以再进一步提高。 质子治疗由于其优越的剂量分布,可以进行较光子剂量高的放疗剂量及较光子剂量高的分次照射治疗,这样既能提高局部肿瘤的照射剂量,又能减轻肺损伤发病率及损伤程度。 质子治疗非小细胞肺癌的适应症为不能手术的I、II期肺癌、III肺
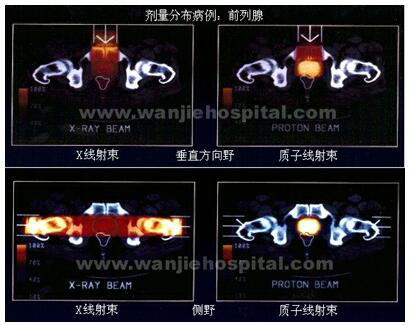
♦ 食管癌质子治疗 由于质子治疗在医学应用经历半个世纪的进程已趋向成熟。近10年来,医学专用质子治疗装置的投入临床使用并积累较为丰富的经验,更加确立质子治疗肿瘤的地位。质子治疗技术的发展以及推广又为放射治疗在剂量学深入研究提供更为宽广的平台。 质子治疗肿瘤始于20世纪50年代,质子射线的特点主要表现在物理剂量学方面,例如能量高穿透力强、局部剂量高、分布均匀,旁向散射少,而且入射处剂量较低,目前已在欧、美和日本等国家应用与临床。 质子治疗的最大优势是具有布拉格(Bragg)峰剂量分布特点,可调节质子能量,使Bragg峰直接照射在病灶,造成靶区域的高剂量,而周围正常组织所受剂量很低,减少了放射损伤。这一物理学特性可以满足不同部位的治疗要求。1998年瑞典学者曾在质子治疗与X射线治疗食管癌的放疗计划作过比较,质子治疗的剂量分布明显优于X线。证明与传统外照射放疗比较,质子治疗的剂量分布明显优于X线。证明与传统外照射放疗比较,质子治疗所具剂量学的物理学优点,能在不增加或降低放射并发症前提下,可加大食管癌瘤靶区的照射剂量以获取更好效果。 ♦ 前列腺癌质子治疗 放射治疗是局限早期前列腺癌的根治性治疗手段之一,对晚期前列腺癌也能很好提高局部控制率和生存率。但常规放射治疗对周围正常组织和器官损较大,而质子治疗的开展,则很好地降低了放疗对正常组织的毒副作用。前列腺癌的质子治疗最早始于20世纪70年代末,质子治疗的主要优点是应用Bragg峰,用较少的照射野即可达到X线照射时多野适形或强调适形放疗的效果。和光子治疗相比,质子治疗照射野的减少可能减少正常组织照射体积,潜在减少长期并发症,如第二原发肿瘤的发生。
♦ 肝癌质子治疗 手术是治疗肝癌的首选手段,虽然肝癌外科治疗有了很大进展,但新诊断出的肝癌患者中只有10%~15%适合手术,实际上真的接受手术的患者却很少。 常规放疗适于不能手术的肝癌,但是,肝细胞癌对放射治疗不敏感,所以效果不理想,而且可能发生放射性肝炎。质子治疗的优势: 质子治疗由于特殊的物理特性,其治疗效果不比手术差,而且有一些手术不可能有的优点,如没有手术创伤,对一些有并发症的病人没有太多的限制,治疗简单无痛苦等等。最近国外研究者用质子加速器做肝癌放射治疗,报道放疗效果是一年生存率为72.7%,五年生存率达10%,明显提高了肝癌的治疗效果。
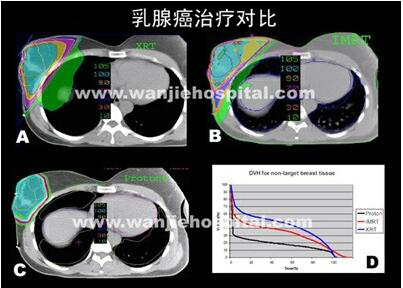
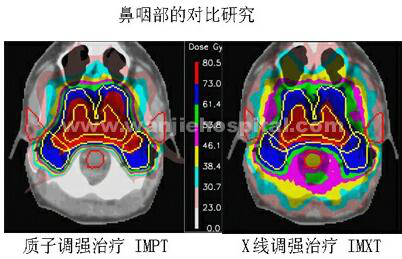
♦ 膀胱癌质子治疗 放射治疗可用于治疗各期膀胱癌,对早期癌变,外照射加近距离组织间插植治疗效果较好,较之单纯膀胱切除术,可以保留膀胱和性功能,且疗效不亚于单纯膀胱切除术。晚期病变,给予术前放射治疗可改善疗效、减轻症状。由于膀胱癌治疗后的主要失败为局部复发,因此,提高局部疗效是提高生存率的关键。由于膀胱的周围为直肠、子宫、前列腺等重要器官和组织,如果放射治疗时不能很好地保护它们,可导致严重并发症,甚至可能危及生命。质子比常规射线有其独特的物理特性,它进入人体后形成尖锐的Bragg峰,在峰之前为低平坦段,峰后是一突然减弱陡直的尾。可根据肿瘤大小调整质子束的能量来扩展其峰达到肿瘤高剂量,而肿瘤前后的正常组织受到非常低的照射剂量,从而达到高剂量治疗肿瘤而保护正常组织的目的。 ♦ 皮肤癌质子治疗 (1)质子是新型放射源,其物理特性适合皮肤癌的治疗。 (2)治疗照射野要超过病变外0.5-1cm。 (3)治疗效果与浅部x线和电子线治疗效果是一致的。美容效果好,能保护正常组织的功能。 (4)经过5-7年随诊未发现严重的皮肤损伤,治疗是安全的。 ♦ 胃癌质子治疗 质子治疗目的在于弥补手术切除的不彻底,提高切除率,提高手术的治疗效果。同时,质子治疗还用于因心肺功能不佳等原因而无法手术的患者。国外曾报道两例因心肺功能不佳而无法手术的早期胃癌老年患者(分别为70岁和85岁)质子治疗的初步结果。在照射区域只出现了无需特殊治疗的皮肤红斑。血液及生化检查未发现异常。分别于质子治疗后2年及7个月行内窥镜检查,虽然在原肿瘤位置仍存在溃疡,但病理活检未找到癌细胞,因而单纯质子照射可用于早期胃癌的根治性治疗。 ♦ 乳腺癌质子治疗 近年来,由于放疗技术的进步,调强适形放疗,特别是质子治疗在临床上的应用使得常规放疗存在的缺陷得到了显著的改善。研究证实,常规治疗技术靶区剂量严重不均,只有质子治疗才有可能在靶区剂量均匀性的同时最大限度的降低对双肺、心脏及对侧乳腺的剂量。质子的突出优点是最大限度的保护了正常组织和重要器官。 ♦ 肾癌质子治疗 肾癌属于对放射线不敏感肿瘤,另外,周围组织器官如小肠、肝脏和脊髓对放射线的耐受性差,可能限制肿瘤的放射治疗剂量。因此,单纯放射治疗不易取得根治效果,随放射技术的发展,三维立体适形放疗,强调放射治疗和质子放射治疗的应用,能更好的达到保护正常组织和提高肿瘤剂量的要求,将会增加肾癌的放射治疗效果。由于质子具有常规射线无可比拟的物理优点,能得到更好的剂量分布,使病灶区剂量增加和正常组织减少照射量,从而使疗效更好并发症更少,肾癌目前多以手术治疗为主。然而,在局部晚期或医源原因不能手术的肾癌,质子治疗将能发挥它的物理优势,使正常组织减少受量,从而达到肿瘤高剂量,提高局部控制率、生存率和改善治疗后的生存质量。 ♦ 鼻咽癌质子治疗 质子治疗可以使射线剂量集中在和肿瘤靶区呈三维形状相一致的区域内,可以很好的避开周围危及器官和组织的照射,因此不但能较安全的提高靶区的照射剂量,提高肿瘤的局部控制率,并减低因局部肿瘤未控而引起的远地转移率,而且可以保证病人有较好的生存质量。 放射治疗是鼻咽癌的主要治疗手段,但常见放射治疗病人常有口干、龋齿、张口困难、颈部纤维化病变等,影响生活质量。而用质子治疗鼻咽癌,由于上述物理特性,对于早期鼻咽癌病人,除了可以提高治疗疗效之外,大大地减低放射治疗并发症,以保证病人在肿瘤治愈后保持良好的生存质量;对于中晚期病人和以前接受过放射治疗的未控肿瘤或复发肿瘤,使病人有机会在肿瘤区给以较安全的加量照射,以提高控制肿瘤的机会,并且最大程度地减低发生严重并发症的可能。
♦ 宫颈癌质子治疗 利用质子固有的物理特性,达到适形放疗宫颈原发肿瘤的目的。把质子的Bragg峰置于要照射的肿瘤靶区的位置,既能使靶区获得高剂量,又能使周围的正常组织如直肠或膀胱的剂量接近零,靶区前的剂量明显低于靶区。 除原位癌或少数Ia期宫颈癌可单独行原发灶质子治疗外,其他各期均应先行全盆X射线外照射,目的是照射盆腔淋巴引流区。 质子治疗宫颈癌的特点: 质子治疗宫颈癌与常规放疗的相同之处,都是先用光子进行全盆腔外照射,目的是对肿瘤周围亚临床病灶区和淋巴引流区照射,不同之处是用质子治疗代替了腔内后装治疗。 根据现有的质子治疗宫颈癌的病例,归纳出质子治疗与常规后装近距离治疗相比有如下优点: 1、治疗区域可获得均匀的剂量分布,解决了后装治疗剂量分布不均匀的问题; 2、视肿瘤体积大小、每周可照射3~5次,缩短了治疗的时间; 3、不受患者阴道狭窄的限制; 4、避免每次后装治疗时患者的痛苦; 5、对常规放疗抗拒的肿瘤,如腺癌和腺鳞癌的疗效好; 6、能降低晚期放射治疗并发症,提高患者生存质量,这也是质子治疗的最大优点。 ♦皮肤恶性黑色素瘤质子治疗 1995年Umebayashi报道了5例原发的恶性黑色素瘤患者质子治疗结果,3例淋巴结转移瘤患者质子治疗结果。1/5例原发恶性黑色素瘤的色斑病变放疗后完全消退,其他4例消退约80%-90%。3例淋巴结转移的患者中,病变放疗后,有1例消退90%;有1例消退65%;有1例消退50%质子治疗后无明显的副作用。 原发性病灶与转移淋巴结相比,后者效果比前者差,说明转移淋巴结比原发病灶可能更抗拒。对实验室细胞培养试验的观察也证明,淋巴结转移的瘤细胞比原发灶的瘤细胞对射线更抗拒。 质子治疗提供了对原发灶和转移灶较好的治疗效果,对不愿意手术切除或手术困难的患者是一种有效的治疗手段。 ♦ 脑膜瘤质子治疗 质子照射和光子照射的比较: (1)质子照射不仅靶区适形好,而且剂量分布均匀。尤其对于较大,不规则形状的靶区,质子照射的优越性就更加突出。 (2)质子照射对于正常组织的保护优于光子。如果将靶区精确的置于Bragg峰值的位置上,质子束单野的靶区前剂量很低,约为峰值剂量的20%,靶区后剂量等于零。 并发症 由于质子束在物理学上的特性,使其在临床的使用上有了更大的优势。与X(r)射线相比,质子束非靶区组织低剂量的特性随着靶区体积的增大和形状的不规则愈加明显。有相当一部分脑膜瘤发生在颅底,颅底脑膜瘤的诊断和治疗都较困难,颅神经均由颅底出颅,手术切除颅底脑膜瘤颅神经损伤的危险高达54%~60%。 Frederik报道的颅底脑膜瘤质子放射治疗后颅神经永久性损伤的发生率为13%。Wenkei报道在质子加光子的治疗后,5、10年无严重并发症存活率的患者为80%。 预后 质子照射可与手术结合或单独进行,也可以为单纯质子照射或质子加光子混合照射。麻省总医院(MGH)和哈佛回旋加速器实验室(HCL)合作报道了良性脑膜瘤在质子加光子混合照射后的5、10年存活率分别为93%、77%,无复发率为100%、88%。
♦ 胶质瘤质子治疗 质子治疗的定位方法和治疗靶区 质子治疗时要求对每个病人进行体位固定。采用CT或MRI的图像确定,最好采用融合图像或PET/CT图像。 质子治疗效果 Fitzek等报道采用质子治疗星形细胞瘤Ⅱ-Ⅲ级病例20例,实际5年生存率全组病例为40%,其中星形细胞瘤Ⅱ级为71%,星形细胞瘤Ⅲ级为23%。有4例Ⅱ级病例中存活时间超过61个月(54-81个月)。反映了质子治疗胶质瘤可明显提高局控率和延长生存期与预后最明显的相关因素是肿瘤的分化程度。
♦ 垂体腺瘤质子治疗 由于垂体区特殊的解剖特点,无论常规放疗或立体定向放疗(X刀或伽码刀)均不可避免的使视交叉、视神经和颞叶脑干等受到一定量的照射,引起相应的并发症,因此在治疗垂体瘤特别是较大的或放疗后复发的垂体瘤有相当的局限性。质子束有优越的物理特性,在照射区域周围半影非常小,而且由于质子束峰后剂量锐减,肿瘤后面和侧面的正常组织可以得到保护,而肿瘤区以前的受量也只有X线、电子线的一半,其剂量分布适宜于适形照射,治疗靶区的剂量均匀性可达到±5%,使靶区受到足够高均匀的剂量,而周围危险组织受到最小的损害,故质子照射垂体区肿瘤可使视交叉、视神经和脑干受损伤更小。 应用质子产生的Bragg峰的效应治疗垂体肿瘤较常规或立体定向放疗技术(X刀或伽码刀)有其进一步的优越性。对于分泌性垂体瘤产生激素过多引起的症状,后两种照射治疗后激素水平下降缓慢(约6个月-3年)。虽然用分割照射并发症很少见,但很多患者于照射后数年,仍发生一定程度的垂体前叶功能低下,需要激素补充治疗。即使使用适形照射,也有一定的并发症危险,而且适形放疗有可能使低剂量区照射体积增大,产生第二个肿瘤的危险也不可忽略。
♦ 颅底肉瘤质子治疗 颅底肉瘤是头颈部肿瘤中的一种少见类型,预后与其病理类型及能够接受的治疗方法有关。外科手术是目前治愈颅底肉瘤的主要手段,但手术难度大,手术损伤和并发症较高,根治除处率低。术前放疗和术后放疗可以提高疗效,但普通高能X线放疗效果欠佳。质子治疗颅底肉瘤有独特的优势,疗效理想,可以在保全颅底结构和功能的同时治愈肿瘤,生存率与根治性手术相似,甚至优于手术;在良好计划设计的保障下,副作用也较少。因此,质子放射治疗有可能成为颅底肉瘤的主要根治手段。 ♦ 颅底脊索瘤质子治疗 脊索瘤增殖缓慢,而且瘤体比邻重要的结构如视神经、视交叉、脑干等,因此为保证瘤体得到较高剂量的照射、周围重要结构处于相对安全的剂量,高线性能量传递放疗设备如质子束有其应用价值。 Hug等于1999年报道58例颅底脊索瘤和软骨肉瘤(包括33例脊索瘤、25例软骨肉瘤)术后采用高剂量质子束的结果。全组病人随访7-75个月(平均33个月),其中10例(17%)局部治疗失败,局部控制率在软骨肉瘤为92%(23/25)、脊索瘤为76%(25/33)。肿瘤体积和脑干受侵显著影响局部控制率:肿瘤体积≤25ml者100%局部控制,而肿瘤体积>25ml的局部控制率仅为56%;无脑干受侵者的局部控制率为94%,而脑干受侵者的局部控制率为53%。
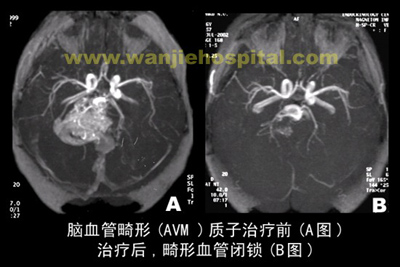
♦ 脑动静脉畸形(AVM)质子治疗 放射外科是治疗(AVM)有效的非侵入性治疗(利用质子束治疗脑动静脉畸形始于20世纪60年代)。特别是AVM体积大于5cm3时,质子明显好于光子技术,质子束以低剂量进入人体,在达到靶区时释放出所有能量形成Bragg峰,所以质子非常适合于治疗动静脉畸形,尤其是当病灶位于深在的功能区部位,其优越性明显高于光子。质子束可以将照射剂量高度集中于靶区,而在靶区前及靶区深处照射剂量很少,因此质子束照射既提高了AVM控制概率,最重要的是又降低了放射治疗引起的正常组织并发症概率。
♦ 眼部病变的质子治疗 眼球是人体复杂精密的器官,眼球疾患的治疗也要求更大的精确性。 眼黑色素瘤是生长在眼脉络膜、虹膜和睫状体上的肿瘤,过去的治疗方法是摘除眼球。1975年起美国哈佛大学麻省总医院就开始对眼黑色素瘤进行质子治疗。到1992年已治疗1600多名患者。五年局部控制率为96%。 质子治疗的特点是保存视力。
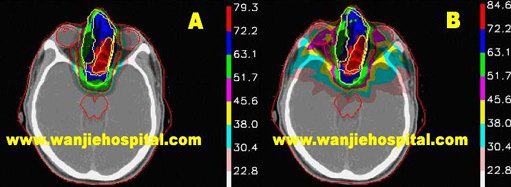
博拉格(Bragg)质子治疗系统在治疗眼睛球后肿瘤和两眼之间的鼻咽肿瘤、眼眶肿瘤有巨大的优势,可以完全避免损伤眼球和肿瘤后方的脑干(图A)。而普通的治疗不可避免的会照射到眼球和脑干,造成损伤(图B)。
♦ 儿童肿瘤的质子治疗 由于儿童对放射线敏感性高于成人,传统的放射治疗会造成儿童肝脏,肾脏,脊髓,卵巢或睾丸等重要器官的放射性损伤。大部分的损伤(如DNA)能被修复,而不能被修复的损伤则最终导致细胞死亡,并且在照射后很长一段时间,在照射区域内会产生第二个肿瘤的可能(放射治癌)。 质子治疗可以通过精确“定向定点爆破”技术,使重要器官和组织免受损伤,质子射线在治疗中达到3D控制,大大减少了正常组织被射线照射的范围,从而解决了儿童放射治疗中的难题。特别是儿童良性肿瘤,可免除因放射治疗引起的第二个肿瘤的可能性。 美国的Loma Linda医疗中心对100例小儿患者进行了治疗,未发现任何副作用发生。
质子治疗儿童恶性肿瘤的适应症: 1、儿童颅底肿瘤 2、中枢神经系统的胶质瘤、室管膜瘤、颅咽管瘤等肿瘤 3、儿童后颅窝凹成神经管细胞瘤 4、儿童脊椎旁肿瘤 5、儿童脑脊髓膜旁肉瘤和眶部成横纹肌肉瘤
|
相关文章
RELATED ARTICLES
|
|
|
|